四成糖尿病一型誤診二型 嚴重可致命 有治療方法錯7年 專家:服藥一年不見效應檢測
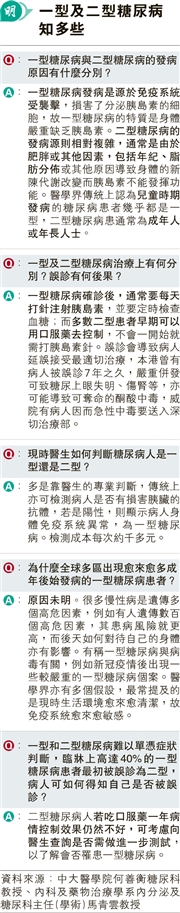
【明報專訊】本港約一成人口患糖尿病,中文大學醫學院何善衡糖尿科教授、內科及藥物治療學系內分泌及糖尿科主任(學術)馬青雲接受本報專訪時稱,臨牀上有40%的一型糖尿病患者最初被誤診為二型糖尿病。醫學界關注傳統認為兒童或青少年時出現的一型糖尿,愈來愈多在成年後才發病,令誤診機率增加。有在職港婦60歲突然暴瘦,家庭醫生診斷患二型糖尿病,食口服藥後不久「成個人黑晒」,向醫生查詢時被勸喻忍耐,至4個月後始被馬青雲發現患一型糖尿病。馬說有個案被誤診長達7年,而一型患者若未能控制病情,可引發可致命的酮酸中毒,建議患者服藥一年病情仍未好轉,應向醫生查詢需否進一步做檢測。
明報記者 楊晨
一型糖尿病被誤診的最經典例子是英國前首相文翠珊(Theresa May),她在約在四五十歲後確診糖尿病,但一直被診斷為二型,治療效果一直不理想,其後始揭是患一型,轉用胰島素後終成功控制血糖水平。
馬青雲說,一型和二型糖尿病的病因有別,治療方式亦大不同。他解釋一型糖尿病是免疫系統受襲,分泌胰島素的細胞受損,故一型糖尿病患者嚴重缺乏胰島素,大多一開始便需打針注射胰島素;二型糖尿病成因則相對複雜,包括肥胖、脂肪分佈等導致胰島素分泌失常,患者早期可透過口服藥控制。
近年一型糖尿成年案例增
兩類病因不同 治療方法各異
馬表示,醫學界傳統上認為一型糖尿病發病年紀較小,故又名幼發型糖尿(Juvenile-onset diabetes),但醫學界近十年留意到成年後始發病的一型糖尿病患者不在少數,業界對原因有諸多假設,例如生活環境愈來愈清潔致免疫系統愈來愈敏感。他說,本港2002至2015年有562,022人確診糖尿病,2426人為一型,其中三分之一年逾40歲。
抗體測試可辨 港不屬常規
一型糖尿病可透過抗體測試確診,惟有關測試在港不屬常規測試。馬青雲說,現時多數靠醫生臨牀上作專業判斷患者糖尿病類型。他強調,一型糖尿病被誤診為二型對病人影響嚴重,一型患者需注射胰島素,若未能控制病情,嚴重可致失明,亦會引起酮酸中毒,有患者因而急性中毒要送入深切治療部,嚴重可致命。他曾遇過一型糖尿病患者誤診為二型7年後才獲確診。
馬青雲說,近年觀察到臨牀上被誤診的個案數量增多。被問如何分辨一型及二型糖尿病,他說可透過抽血檢測高風險基因,另可透過一型糖尿病基因風險評分去分辨,但以往只有歐洲版評分工具,在華人群體準確度不高,最近中大醫學院跨國合作研究出針對華人群體的「華人一型糖尿病基因風險評分(C-GRS)」工具(見另稿)。
有人服藥無效醫生着忍耐 後證誤診
71歲余女士10多年前因體重暴跌、身體疲倦等症狀看家庭醫生,做身體檢查後發現指數「爆晒燈」,確診糖尿病,並獲處方口服藥。她服藥後無好轉,反而沒有大小便,「成個人(皮膚)黑晒」,幾日後致電家庭醫生查詢,醫生說毋須擔心,「話糖尿小便頻密,咁你現在少咗」,並着她忍耐,相信會逐漸改善。
余女士說,確診時家庭醫生並未告知其糖尿病類型,她只知口服藥無效;她還嘗試推拿以紓緩症狀,效果亦不佳。她食口服藥兩三個月後,經介紹向馬青雲求診,馬很快建議她打胰島素,病情穩定下來,其後做抗體測試,確診患一型糖尿病,至今每天需打4針胰島素。她說當時認為糖尿病「唔係咩大病,可能生活規律點可以控制到」,但其實會引發多種併發症,盼病友更加重視。
馬青雲說,糖尿病非常普遍,不少病人、甚至部分醫生的意識不夠強,病人未能及早獲適切治療,並不理想,建議糖尿病患者食口服藥一年後,若病情無好轉,應向醫生查詢是否要進一步做檢測,以判斷是否為一型糖尿病。
■明報報料熱線﹕inews@mingpao.com / 9181 4676